La aspiración pulmonar del contenido gástrico es una de las complicaciones más temidas en la clínica anestésica, que implica alto riesgo de la vida para el paciente y es considerada como una catástrofe. El interés por el tema nace con la historia misma de la anestesiología; la primera muerte de causa anestésica, se debió a la aspiración de aguardiente, y no al cloroformo como se creyó en un primer momento, según el propio James Simpson, al analizar el caso en forma más detenida. La historia actual del manejo anestésico del paciente con estómago lleno comienza sin embargo en 1946, con la publicación del clásico trabajo de Mendelson en el American Journal of Obstetric and Gynecology. Este estudio describe el cuadro clínico producido por la aspiración de contenido gástrico en 66 pacientes en trabajo de parto sometidas a anestesia general, y hace un modelo experimental en conejos diferenciando la aspiración de material ácido y no ácido y demostrando la utilidad de la neutralización del Ph gástrico. En realidad, la Neumonitis Aspirativa, llamada desde entonces Síndrome de Mendelson, que ocurre por aspiración de contenido ácido, no corresponde al cuadro descripto por Mendelson, cuyas pacientes probablemente aspiraron sólo pequeñas cantidades de contenido ácido o sencillamente contenido no ácido. El contenido gástrico puede pasar al esófago y la faringe por dos procesos:
• Vómitos, consisten en la expulsión forzada de contenido gástrico a la faringe, requieren relajación de los esfínteres esofágico inferior y superior y actividad del músculo esquelético.
• Regurgitación, expulsión pasiva del contenido gástrico a la faringe, requiere relajación de los esfínteres esofágico inferior y superior, sin actividad del músculo esquelético.
¿Qué se entiende por estómago lleno? Cuando hablamos de estómago lleno podemos definirlo como el volumen mínimo contenido en el estómago que pone al paciente anestésico en riesgo de aspiración pulmonar de contenido gástrico. En 1994 Roberts y cols, determinaron en forma arbitraria que un volumen gástrico de 0,4 ml/k era indicativo de un incremento cierto de riesgo de aspiración pulmonar, esto fue establecido en monos, con escaso número y sin comprobación cierta posterior en humanos, por lo que luego de más de 30 años es necesario cuestionar esto y analizar si aportó seguridad, como resultado de este cuestionamiento se debe decir que:
• No existen evidencias en otros trabajos de investigación que avalen el enunciado de Roberts y cols.
• Se ha comprobado que en el momento de la inducción de anestesia en personas que han de ser sometidas a procedimientos electivos, el volumen del contenido gástrico se extiende entre 0,3 ml/k y 4,5 ml/k, si se aplicaran los criterios de Roberts entre 30 % al 60 % de la población estarían en riesgo cierto de aspiración pulmonar.
Debido a la baja relación entre volumen gástrico de 0,4 ml/k y la ocurrencia de aspiración pulmonar en la clínica anestésica, se debe pensar que existen otros factores o mecanismos diferentes que influencian la ocurrencia de la afección.
Incidencia
Es interesante conocer si la aspiración pulmonar y la consecuente neumonitis por aspiración es un evento que constituye una complicación frecuente, para ello es interesante un trabajo de Warmer y cols quienes a fin de estudiar la asociación de aspiración pulmonar y aumento de morbimortalidad en la clínica anestésica, estudiaron retrospectivamente 172.334 pacientes que recibieron 215.488 anestesias generales en mayores de 18 años, abarcando todas las especialidades quirúrgicas (6 años de trabajo en anestesia de la Clínica Mayo), en este trabajo se establecieron los siguientes criterios como diagnóstico de aspiración pulmonar.
Criterios diagnósticos de aspiración pulmonar utilizados:
1.- Presencia de bilis o partículas alimenticias en el árbol traqueo bronquial.
2.- Presencia de infiltrado en Rx tórax posoperatoria que no se observaba en las anteriores.
3.- Aparición de tos o espasmos y secreciones en el pos operatorio.
Además con el fin de evaluar la gravedad de la afección se registró la aparición de:
1.- Tos, rales finos o espasmos bronquiales.
2.- Saturación Hb O2 90 % con una Fi O2 de 21%.
3.- Pa O2 300 mmHg con O2 100 % con paciente intubado.
4.- Anormalidades de Rx antes de dos horas de la aspiración.
Con el fin de poder señalar las condiciones clínicas asociadas a la aparición de aspiración pulmonar, se estudió: edad, sexo, afecciones concurrentes, metabólicas, cardiovasculares, renales, hepáticas, cardiorrespiratorias, estado físico ASA y el registro de condiciones específicas asociadas como: embarazo, falta de ayuno, opioides, obstrucción intestinal, hernia hiatal, obesidad, depresión de la conciencia, lesiones físicas, afecciones esofágicas, daño neurológico, pérdida de reflejo deglutorio, tipo de anestesia y momento del incidente. Como resultado del estudio de Warner y cols., 67 casos en 215.488 anestesias, la población de mayor riesgo son pacientes de estado Físico ASA III y ASA IV y los que son sometidos a anestesia general en emergencias y no se registró independencia de ninguno de los siguientes factores: edad, sexo, embarazo, falta de ayuno, opioides, obesidad, afecciones concurrentes, metabólicas, cardiovasculares, renales, hepáticas, cardiorrespiratorias, obstrucción intestinal, hernia hiatal, depresion de la conciencia, daño neurológico y pérdida de reflejo deglutorio. Pero 1 o más de éstos estuvieron presente en 24 de las 52 intervenciones electivas y en los 15 de los pacientes de emergencia. Es interesante destacar que 52 de las intervenciones en las que se produjo aspiración pulmonar de contenido gástrico, se trataban de intervenciones electivas que cumplían con las indicaciones de ayuno.
Las condiciones que más frecuentemente se asociaron a Aspiración Pulmonar fueron:
• Obstrucción intestinal (21).
• Pérdida de reflejo deglutorio (6).
• Depresión de la conciencia (6).
• Cirugía previa de esófago (3).
• Falta de ayuno (3).
Además, no se observó aspiración pulmonar en 256 cesáreas electivas en 389 cesáreas de urgencia. En relación al momento en el que ocurrió la aspiración se comprobó que ocurrió en la extracción del tubo 35,9 %, con la laringoscopía 32, 9%, después de 5 minutos de la extubación 10% y el resto fue durante la inducción antes de la laringoscopía sin ventilación 5% y con ventilación 5%. Llama la atención la alta incidencia de aspiración pulmonar relacionada con la extubación cuando la mayoría de las medidas profilácticas que se indican están relacionadas con la laringoscopía y la intubación. Los hallazgos de este estudio nos lleva a realizarnos una interesante pregunta: A pesar de la baja incidencia y la baja morbimortalidad. ¿Debemos continuar en alarma de peligro sobre la aparición de aspiración pulmonar de contenido gástrico? La respuesta es: SI. Debemos continuar con las medidas profilácticas, debido a que la aplicación de las mismas es la responsable de una disminución a la mitad de eventos en los últimos 20 años. Por eso se expondrán las medidas clínicas y farmacológicas de que se dispone y la utilidad de las mismas.
Evaluación preoperatoria.
Una evaluación de la HC, el examen físico y un adecuado interrogatorio dirigidos a detectar:
Reflujo gastroesofagico.
Sintomas de disfagia.
Afecciones funcionales o anatomicas del esofago.
Alteraciones de la motilidad gastrointestinal.
Posible via aerea dificultosa.
Alteraciones metabolicas, (diabetes, hipotiroidismo)
Afecciones neurologicas.
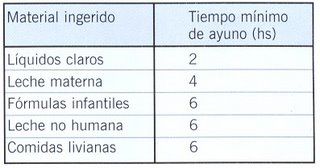
Ayuno
El ayuno continua siendo una de las medidas fundamentales como profilaxis de la aspiracion pulmonar.

Sonda nasogastrica.
La sonda nasogástrica a pesar de ser aplicada con el fin de ser vaciado el estomago, tiene inconvenientes y restricciones en su utilización como son: La maniobra de colocación de la SNG es de por si un provocador de vómitos. Es efectiva solo para la evacuación de contenido liquido. no puede evacuar contenido particulado. Disminuye la eficacia del Esfinter Esofago Interior. Util para la administracion de antiacidos. Debe utilizarse con cuidado en pacientes con trauma.
Medidas farmacologicas.
Anticolinergicos.
La atropina, el glicopirrolato y otros farmacos similares, disminuyen la produccion de jugo gastrico pero no modifican el contenido. Su uso se contraindica por la disminucion del tono y la presion del Esfinter Esofago Inferior.
Antiacidos.
La disminucion del pH del contenido gastrico es acertado y aumenta el tono del Esfinter Esofago Inferior. Se recomienda no particulados: 30ml de citrato de Sodio 0,3molar. 2 comp. de Alka Seltser en 30ml de agua
Antiemeticos.
Drogas como droperidol y ondansetron reducen las nauseas y vomitos preoperatorios, pero no existen evidencias de que disminuyan la aspiracion pulmonar de contenido gastrico. No se recomienda su uso en forma rutinaria en pacientes con riesgo.
Estimulantes motilidad gastrointestinales.
Son eficaces en la reducción de contenido gástrico (Metoclorpropamida-Domperidona). No se ha demostrado que sean eficaces para modificar el retardo de la evacuación gástrica producida por drogas (opioides, anticolinergicos, etc.) Se recomienda su uso solo en pacientes con factores de riesgo para la aspiracion pulmonar.
Farmacos bloqueantes de la secrecion acida.
Los antagonistas de receptores H1 (ranitidina, cimetidina) e inhibidores de la bomba de protonoes (omeprazol, lanzoprazol) son eficaces en la reduccion de volumen y pH de la secrecion gastrica. Los inhibidores de la bomba de protones interfieren la cP450 y el metabolismo de algunos anestesicos. No se recomienda su utilizacion. No se demostro relacion alguna entre su utilizacion y la mejora en la ocurrencia de aspiracion pulmonar y la morbimortalidad. Todos son igualmente eficaces a la ranitidina.
Induccion de Secuencia Rapida.
Esta maniobra clinica es una de las mejores a aplicar como profilaxis de la aspiracion pulmonar durante la induccion y esta indicada en todos los pacientes con peligro de neumonitis por aspiracion, incluidos los que no han ingerido alimentos recientemente.
Tecnica y equipamiento.
Aspiracion Laringoscopios con palas diversas.
Tubos endotraqueales de diferentes medidas.
Ayudante con entrenamiento previo.
Tecnica preoxigenacion.
Administrar oxigeno 100% durante 3 a 5 minutos.
Tecnica induccion.
Agente intravenosos rapidos (tiopental, propofol, ketamina) relajantes rapidos succinilcolina. Maniobra de Sellick.
Presion Cricoidea (Sellick).
Posicion: debe abandonarse la posicion indicada originalmente por Sellick, que era la de amigdalectomia, cambiando por la posicion de intubacion normal de Maguill. Momento de la presion: La presion debe comenzarse en el momento de la perdida de la conciencia, no realizar la presion con el paciente despierto debido a que dificulta la respiracion y genera vomitos y nauseas. Fuerza de la presion: Aplicar una presion de hasta 3kg. (30N) utilizando el dedo indice y pulgar, previniendo desplazamiento lateral de la laringe.
Autor: Dr. Gustavo Adolfo Elena
http://www.ararosario.com.ar
13 noviembre 2006
Estómago lleno: ¿Un peligro cierto para la clínica anestésica?
Suscribirse a:
Comentarios de la entrada (Atom)
No hay comentarios.:
Publicar un comentario